Osteoporose ist eine Erkrankung, die viele ältere Menschen und deren Angehörige betrifft. Die Krankheit führt zu einer Verringerung der Knochendichte, wodurch das Risiko von Knochenbrüchen und Schmerzen erhöht wird. Insbesondere Frauen nach der Menopause sind betroffen. Osteoporose kann jedoch jeden treffen, unabhängig von Alter und Geschlecht.
Die rechtzeitige Erkennung von Osteoporose ist entscheidend, um die bestmögliche Behandlung und Prävention zu gewährleisten. In diesem Artikel werden wir uns eingehend mit den Symptomen und der Diagnose von Osteoporose auseinandersetzen, um Ihnen dabei zu helfen, die Erkrankung frühzeitig zu erkennen und geeignete Maßnahmen zu ergreifen.
 Ärztin bespricht das Ergebnis einer Osteoporose Diagnose mit einer Patientin
Ärztin bespricht das Ergebnis einer Osteoporose Diagnose mit einer Patientin
DEFINITION VON OSTEOPOROSE
Osteoporose ist eine Erkrankung des Knochensystems, die durch eine Abnahme der Knochendichte und eine Verschlechterung der Knochenqualität gekennzeichnet ist. Dies führt dazu, dass die Knochen spröde und brüchig werden, was das Risiko von Knochenbrüchen erhöht. Die Skelett-Erkrankung tritt oft unbemerkt auf, da sie in der Regel keine offensichtlichen Symptome verursacht, bis ein Bruch auftritt.
Ein Beispiel für Osteoporose ist der Knochenbruch, der durch ein einfaches Stolpern oder eine kleine Erschütterung verursacht wird, wie zum Beispiel ein Sturz auf den Boden oder das Tragen einer schweren Tasche. Bei Menschen mit normaler Knochendichte würden diese Aktivitäten in der Regel nicht zu einem Bruch führen, aber Menschen mit Osteoporose sind deutlich anfälliger für eine solche schmerzhafte Fraktur.
Die Knochendichte wird in der Regel durch eine Knochenmineraldichtemessung bestimmt, die als Dual Energy X-ray Absorptiometry (DXA) bezeichnet wird. Der Scan ist schmerzfrei und dauert in der Regel nur wenige Minuten. Das Ergebnis, der sogenannte T-Score, gibt an, wie stark die Knochen sind und wie groß das Risiko für einer osteoporotischen Fraktur ist.
Osteoporose betrifft nicht nur ältere Menschen. Auch jüngere Menschen können an Osteoporose erkranken, insbesondere wenn sie Risikofaktoren wie eine familiäre Vorgeschichte haben, eine geringe Knochendichte besitzen oder bestimmte Medikamente einnehmen, die die Knochen negativ beeinflussen können.
URSACHEN UND RISIKOFAKTOREN FÜR OSTEOPOROSE
Was sind die Ursachen für Osteoporose? Warum sind manche Menschen eher gefährdet als andere? In diesem Abschnitt werden wir uns zunächst eingehend mit den Ursachen und Risikofaktoren für Osteoporose beschäftigen. Wir werden sehen, dass es viele Faktoren gibt, die das Risiko für diese Erkrankung erhöhen können – von Alter und Geschlecht bis hin zu Lebensstil und bestimmten medizinischen Bedingungen. Lassen Sie uns gemeinsam einen Blick auf die Wurzeln dieser häufigen und oft unterschätzten Erkrankung werfen.
Alter
Das Alter ist einer der wichtigsten Risikofaktoren für Osteoporose. Die Knochenmasse und -dichte nehmen nämlich im Laufe des Lebens ab, insbesondere nach dem 30. Lebensjahr. Bei Frauen beschleunigt sich dieser Prozess nach den Wechseljahren aufgrund des sinkenden Östrogenspiegels. Folglich verlieren Frauen in den ersten Jahren nach der Menopause bis zu 20% ihrer Knochendichte.
Auch Männer sind betroffen, wenn auch oft später im Leben. Im Alter von 65 Jahren erleiden Männer einen Verlust von etwa 2,4% ihrer Knochendichte pro Jahr. Mit 80 Jahren haben sie folglich eine um durchschnittlich 20% geringere Knochendichte als im Alter von 30 Jahren.
Geschlecht
Das Geschlecht ist ein weiterer wichtiger Risikofaktor für Osteoporose. Frauen haben aufgrund ihrer geringeren Knochendichte und der Auswirkungen der Menopause ein höheres Risiko, an Osteoporose zu erkranken als Männer. Wie bereits erwähnt, können Frauen in den ersten Jahren nach der Menopause einen Knochenverlust von bis zu 20% erfahren. Dies liegt daran, dass der sinkende Östrogenspiegel den Knochenabbau beschleunigt.
Osteoporose ist jedoch keine “Frauenkrankheit”. Männer sind nicht immun gegen Osteoporose. Im Allgemeinen haben Männer eine höhere Knochendichte als Frauen, was ihr Risiko, an Osteoporose zu erkranken, verringert. Allerdings kann eine unzureichende Knochenmasse oder -dichte auch bei Männern ein erhöhtes Risiko darstellen. Insbesondere eine natürliche verminderte Produktion von Testosteron im Alter kann diese Entwicklung begünstigen.
Hormonelle Faktoren
Hormonelle Faktoren sind ein weiterer wichtiger Risikofaktor für Osteoporose. Wie bereits erwähnt, kann ein Mangel an Östrogen bei Frauen nach der Menopause den Knochenabbau beschleunigen und das Risiko für Osteoporose erhöhen. Frauen, die in jungen Jahren eine Ovarektomie (operative Entfernung der Eierstöcke) durchgemacht haben, sind ebenfalls einem höheren Risiko ausgesetzt, an Osteoporose zu erkranken.
Auch bei Männern können hormonelle Faktoren zu Osteoporose beitragen. Männer, die aufgrund von Testosteronmangel, beispielsweise infolge einer Andropause, behandelt werden, haben ein erhöhtes Risiko für Knochenschwund.
Darüber hinaus können auch andere hormonelle Störungen, wie beispielsweise eine Schilddrüsenüberfunktion oder eine Überproduktion von Hormonen durch die Nebennieren, die Knochendichte verringern und das Risiko für Osteoporose erhöhen.
Genetische Faktoren
Neben Alter, Geschlecht und Hormonen können auch genetische Faktoren eine Rolle bei der Entstehung von Osteoporose spielen. Es gibt bestimmte Gene, die die Knochenstruktur und den Knochenstoffwechsel ungünstig beeinflussen und somit das Risiko für Knochenschwund erhöhen können.
Forscher haben beispielsweise ein Gen namens VDR (Vitamin-D-Rezeptor-Gen) identifiziert, das bei einigen Menschen das Risiko für Osteoporose erhöhen kann. Eine bestimmte Variante dieses Gens kann dazu führen, dass der Körper Vitamin D weniger effektiv verwertet und somit weniger Kalzium in den Knochen einlagert.
Auch das COLIA1-Gen, das für die Bildung des Kollagen-Typs I verantwortlich ist, kann eine Rolle bei der Knochenbildung und -struktur spielen. Bestimmte Varianten dieses Gens können das Risiko für Osteoporose erhöhen, indem sie die Kollagenproduktion im Knochengewebe beeinträchtigen.
Lebensstilfaktoren
Insbesondere das Rauchen, ein übermäßiger Alkoholkonsum und mangelnde körperliche Aktivität können das Risiko für die Erkrankung erhöhen.
Rauchen beeinträchtigt die Knochenmineraldichte und reduziert die Knochenmasse, was zu einer erhöhten Frakturgefahr führt. Raucher:innen haben somit auch ein höheres Risiko für Frakturen aufgrund von Stürzen im Vergleich zu Nichtraucher:innen. Ein erhöhter Alkoholkonsum kann ebenfalls zu Osteoporose beitragen, indem er die Knochenbildung hemmt und gleichzeitig die Knochenresorption erhöht.
Ein Mangel an körperlicher Aktivität kann ebenfalls zu einer Verringerung der Knochenmineraldichte führen und folglich das Osteoporose-Risiko steigern. Durch regelmäßige körperliche Aktivität, insbesondere durch belastungsorientiertes Training und Sportarten mit hohen Belastungen wie Laufen, kann der Knochen jedoch gestärkt und das Risiko für Frakturen reduziert werden.
Durch die Vermeidung von Rauchen, den moderaten Alkoholkonsum und die regelmäßige körperliche Aktivität können nicht nur die Knochen geschont, sondern auch die allgemeine Gesundheit verbessert werden.
Medikamentöse Faktoren
Tatsächlich können einige Medikamente, die zur Behandlung von verschiedenen Erkrankungen eingesetzt werden, den Knochenschwund fördern. Dazu gehören zum Beispiel Glukokortikoide, die oft bei entzündlichen Erkrankungen wie Asthma, Rheumatoider Arthritis und Lupus eingesetzt werden. Die langfristige Einnahme von Glukokortikoiden kann den Knochenabbau verstärken und somit das Risiko einer Osteoporose erhöhen.
Auch Medikamente zur Behandlung von hormonabhängigen Erkrankungen wie Brustkrebs können das Risiko von Knochenverlust erhöhen. Bei Frauen kann die langfristige Einnahme von Östrogen-abhängigen Brustkrebstherapien das Risiko einer Osteoporose erhöhen, da Östrogen ein wichtiger Faktor für den Knochenstoffwechsel ist. Auch bei Prostatakrebs wird häufig eine Androgen-Deprivationstherapie eingesetzt, welche wiederum das Risiko von Knochenverlust bei Männern erhöhen kann.
Weitere Medikamente, die die Entwicklung einer Osteoporose begünstigen können, sind zum Beispiel Antikonvulsiva und bestimmte Antidepressiva. Eine Abklärung mit der Ärztin oder dem Arzt über die möglichen Auswirkungen von bestimmten Medikamenten auf die Knochen und gegebenenfalls eine Überwachung der Knochendichte können in diesem Kontext jedenfalls sinnvoll sein.
SYMPTOME UND ANZEICHEN VON OSTEOPOROSE
Viele Menschen denken, dass Knochenschwund nur bei älteren Menschen ein Problem darstellt. Doch die Realität sieht anders aus: Osteoporose kann jeden treffen, unabhängig vom Alter. Und die Auswirkungen sind oft gravierend: Knochenbrüche, Schmerzen und ein eingeschränkter Lebensalltag. In diesem Abschnitt möchten wir Ihnen nun einen Überblick über die Symptome und Anzeichen von Osteoporose geben, damit Sie frühzeitig handeln und sich und Ihre Liebsten schützen können.
Frühe Symptome
Osteoporose ist eine Erkrankung, die oft schleichend beginnt und dadurch im Frühstadium nur wenige oder gar keine Symptome aufweist. Ein wichtiger Faktor für die Diagnose von Osteoporose ist daher die Früherkennung. Im Folgenden werden einige der frühen Symptome und Anzeichen von Osteoporose beschrieben.
- Körperhaltung: Eine veränderte Körperhaltung kann ein Hinweis auf eine beginnende Osteoporose sein. Durch den Verlust an Knochendichte kann die Wirbelsäule abflachen oder sich krümmen, was zu einer Rundrückenbildung (Kyphose) führen kann.
- Rückenschmerzen: Rückenschmerzen können auch ein erstes Anzeichen von Osteoporose sein, besonders wenn sie im Bereich der Wirbelsäule auftreten. Diese Schmerzen können durch kleine Wirbelkörperfrakturen verursacht werden, die oft unbemerkt bleiben.
- Abnahme der Körpergröße: Eine Abnahme der Körpergröße kann ein Hinweis auf eine Osteoporose sein, da die Wirbelsäule durch den Verlust an Knochendichte schrumpft.
- Neigung zu Knochenbrüchen: Personen mit Osteoporose haben aufgrund der geschwächten Knochen ein höheres Risiko für Knochenbrüche. Insbesondere Brüche an der Hüfte, am Handgelenk oder an der Wirbelsäule sind bei Osteoporose häufig.
Es ist wichtig, darauf hinzuweisen, dass diese Symptome auch bei anderen Erkrankungen auftreten können und daher eine genaue Diagnosestellung durch einen Arzt unerlässlich ist. Eine Früherkennung von Osteoporose kann jedoch dabei helfen, das Fortschreiten der Erkrankung zu verlangsamen und das Risiko von Knochenbrüchen zu verringern.
Fortgeschrittene Symptome
Wenn Osteoporose fortschreitet, kann es zu schwerwiegenderen Symptomen kommen. Diese umfassen:
- Rückenschmerzen: Ein häufiges Symptom fortgeschrittener Osteoporose ist der plötzliche und starke Schmerz im Rücken, der durch Knochenbrüche oder -verformungen verursacht wird.
- Verlust von Körpergröße: Durch die Knochenverdünnung und die damit verbundene Krümmung der Wirbelsäule können Betroffene an Körpergröße verlieren.
- Knochenbrüche: Menschen mit Osteoporose haben ein höheres Risiko für Knochenbrüche, insbesondere an der Hüfte, dem Handgelenk und der Wirbelsäule. Diese Brüche können auch ohne Vorfall oder Unfall auftreten.
- Eingeschränkte Mobilität: Aufgrund der Knochenbrüche und der Schmerzen können Betroffene in ihrer Mobilität eingeschränkt sein, was zu einem Verlust der Selbstständigkeit und Lebensqualität führen kann.
DIAGNOSE VON OSTEOPOROSE
Osteoporose kann lange Zeit unbemerkt bleiben und wird oft erst durch einen Knochenbruch diagnostiziert. Daher ist es wichtig, bei ersten Anzeichen schnell zu handeln und eine Diagnose zu stellen. Nur so können rechtzeitig Maßnahmen ergriffen werden, um das Risiko von Knochenbrüchen zu minimieren und die Knochengesundheit zu erhalten.
In diesem Abschnitt steht daher die Diagnose von Osteoporose im Fokus. Erfahren Sie, welche Tests und Untersuchungen zur Verfügung stehen und wie sie helfen können, eine Osteoporose frühzeitig zu erkennen. Denn je früher eine Diagnose gestellt wird, desto besser sind die Chancen, die Erkrankung zu behandeln und das Fortschreiten zu verlangsamen.
Klinische Untersuchungen
Um eine Diagnose von Osteoporose zu stellen, sind verschiedene klinische Untersuchungen notwendig. Zunächst wird die Ärztin oder der Arzt aber eine ausführliche Anamnese erheben, um Informationen über den allgemeinen Gesundheitszustand, familiäre Vorbelastungen und mögliche Risikofaktoren zu erhalten.
Die Anamnese nach dem Dachverband der Deutschsprachigen Wissenschaftlichen Osteologischen Gesellschaften (DVO) umfasst folgende Aspekte:
- Erhebung vorangegangener Frakturen (niedrigtraumatisch)
- Gegebenenfalls Erfassung der Intensität und Lokalisation frakturbedingter Schmerzen und funktioneller Einschränkungen
- Erfassung von Frakturrisikofaktoren
- Hinweise für eine sekundäre Osteoporose
- Vorliegen eines Malignoms
- Lifestyle-Faktoren: Ernährungsanamnese, Alkohol- und Nikotinkonsum, körperliche Aktivität
- Sturzanamnese
- Bei geplanter medikamentöser Osteoporosetherapie: Kontraindikationen? Besondere Risiken? (z.B. Überprüfung des Zahnstatus, Vorhofflimmern, Nierenerkrankung)
Quelle: Prophylaxe, Diagnostik und Therapie der OSTEOPOROSE bei Männern ab dem 60. Lebensjahr und bei postmenopausalen Frauen (2014).
Die klinische Untersuchung nach der DVO umfasst folgende Aspekte:
- Inspektion der Patient:innen und physikalische Untersuchung
- Körpergewicht und Körpergröße (signifikanter Größenverlust?)
- Deformierungen des Skeletts
- Hautfalten am Rücken (Tannenbaumphänomen)
- Bei Patientinnen mit Anhaltspunkten für eine Einschränkung von Muskelkraft oder Koordination und generell ab dem 70. Lebensjahr: Timed up and go-Test (DVO B) zur Beurteilung einer Mobilitätsstörung und möglicher Sturzgefährdung oder Chair-rising-Test (DVO B in Bezug auf Sturzprädiktion) zur Beurteilung der Kraft der unteren Extremitäten. Dieser Test sollte mit der Überprüfung des Tandemstandes zur Erfassung einer eventuellen Gleichgewichtsstörung und Sturzgefährdung kombiniert werden
Quelle: Prophylaxe, Diagnostik und Therapie der OSTEOPOROSE bei Männern ab dem 60. Lebensjahr und bei postmenopausalen Frauen (2014).
Eine wichtige Untersuchung zur Bestimmung des Frakturrisikos und die Diagnose von Osteoporose nach den Richtlinien der WHO ist die Knochendichtemessung, auch bekannt als Dual-Röntgen-Absorptiometrie (DXA). Dabei wird die Knochendichte an verschiedenen Stellen des Körpers, meist an der Wirbelsäule, der Hüfte oder dem Unterarm, gemessen. Eine verminderte Knochendichte ist ein Hinweis auf Osteoporose oder Osteopenie.
Info-Fenster I Dual-Röntgen-Absorptiometrie (DXA)
Die Dual-Röntgen-Absorptiometrie (DXA) Untersuchung ist eine der zuverlässigsten Methoden zur Messung der Knochendichte und zur Diagnose von Osteoporose. Der Prozess der DXA-Messung ist schnell und schmerzfrei und dauert in der Regel etwa 10-20 Minuten.
Die Patientin oder der Patient wird auf einer speziellen Liege platziert und dabei in der Regel aufgefordert, still zu halten. Die Untersucherin oder der Untersucher positioniert dann den Scannerkopf, der schwache Röntgenstrahlen aussendet, über die zu messenden Körperregionen, wie zum Beispiel der Lendenwirbelsäule, der Hüfte oder des Unterarms. Während der Messung wird der Scannerkopf langsam über die zu untersuchende Region bewegt, um eine möglichst genaue Messung durchzuführen.
Während der DXA-Messung empfängt der Scannerkopf Informationen darüber, wie viel der ausgesendeten Röntgenstrahlen von den Knochen absorbiert werden. Da Knochen eine höhere Dichte haben als das umgebende Gewebe, absorbieren sie mehr Strahlen. Die Absorption der Strahlen wird dann in ein digitales Bild umgewandelt und auf einem Computerbildschirm angezeigt.
Das Ergebnis der DXA-Messung wird in Form von sogenannten T-Werten und Z-Werten dargestellt. Der T-Wert gibt Auskunft darüber, wie stark die Knochen der Patientin oder des Patienten im Vergleich zu einer gesunden 30-jährigen Person sind. Ein T-Wert von -1 oder höher gilt als normal, während ein T-Wert zwischen -1 und -2,5 als osteopenisch und ein T-Wert von -2,5 oder darunter als osteoporotisch gilt. Der Z-Wert hingegen gibt Auskunft darüber, wie stark die Knochen der Patientin oder des Patienten im Vergleich zu anderen Personen seines Alters und Geschlechts sind.
Die untenstehende Tabelle enthält die wichtigsten Ergebniswerte der DXA-Messung:
| Ergebniswert | Bedeutung |
| T-Wert | Gibt Auskunft darüber, wie stark die Knochen der Patientin / des Patienten im Vergleich zu einer gesunden 30-jährigen Person sind. Ein T-Wert von -1 oder höher gilt als normal, während ein T-Wert zwischen -1 und -2,5 als osteopenisch und ein T-Wert von -2,5 oder darunter als osteoporotisch gilt. |
| Z-Wert | Gibt Auskunft darüber, wie stark die Knochen der Patientin / des Patienten im Vergleich zu anderen Personen seines Alters und Geschlechts sind. Ein Z-Wert von 0 bedeutet, dass die Knochen der Patientin / des Patienten genauso dicht sind wie die Knochen einer durchschnittlichen Person seines Alters und Geschlechts. |
| Knochendichte | Gibt Auskunft über die Dichte der Knochen. Eine höhere Knochendichte deutet auf stärkere Knochen hin. |
| Frakturrisiko | Anhand der Ergebnisse der DXA-Messung kann das individuelle Risiko für Knochenbrüche berechnet werden. Je niedriger die Knochendichte und je höher der T-Wert, desto höher ist das Frakturrisiko. |

Arzt deutet mit Stift auf die Ergebnisse einer DXA-Messung
Bildgebende Verfahren
Zur Diagnose von Osteoporose gehören auch bildgebende Verfahren, die Aufschluss über die Knochenstruktur geben. Hierzu zählen die Röntgenaufnahme sowie die Computertomographie (CT) und die Magnetresonanztomographie (MRT).
Die Röntgenaufnahme wird oft als erstes bildgebendes Verfahren eingesetzt. Sie ist jedoch nicht so empfindlich wie andere Verfahren, um Osteoporose in einem frühen Stadium zu erkennen. Eine Röntgenaufnahme kann jedoch eine Reduktion der Knochendichte und -masse zeigen sowie Veränderungen im Knochenmuster.
Info-Fenster I Röntgenaufnahme
Die Röntgenaufnahme wird zur Diagnose von Osteoporose normalerweise nicht als primäre Methode verwendet, da sie erst dann Aussagen zur Knochenmasse erlaubt, wenn bereits ein großer Teil der Knochenmasse verloren gegangen ist. Wenn jedoch bereits Frakturen oder andere Symptome vorliegen, kann eine Röntgenaufnahme eingesetzt werden, um das Ausmaß der Osteoporose zu beurteilen und mögliche Brüche oder Veränderungen der Knochenstruktur zu identifizieren.
Eine Röntgenaufnahme funktioniert, indem sie eine Serie von Röntgenstrahlen durch den Körper schickt und die Strahlen, die nicht von den Knochen absorbiert werden, auf einen Film aufzeichnet. Die Dichte der Knochen bestimmt, wie viele Strahlen durch sie hindurchtreten und auf den Film treffen, was wiederum zu unterschiedlichen Graustufen im Bild führt.
Im Falle der Osteoporose zeigt eine Röntgenaufnahme typischerweise eine Verringerung der Knochendichte, die als helle Flecken oder Schatten auf dem Röntgenbild erscheinen. Diese Bereiche weisen eine geringere Absorption von Röntgenstrahlen auf als normalerweise dichte Knochen, was zu einer erhöhten Transparenz im Röntgenbild führt.
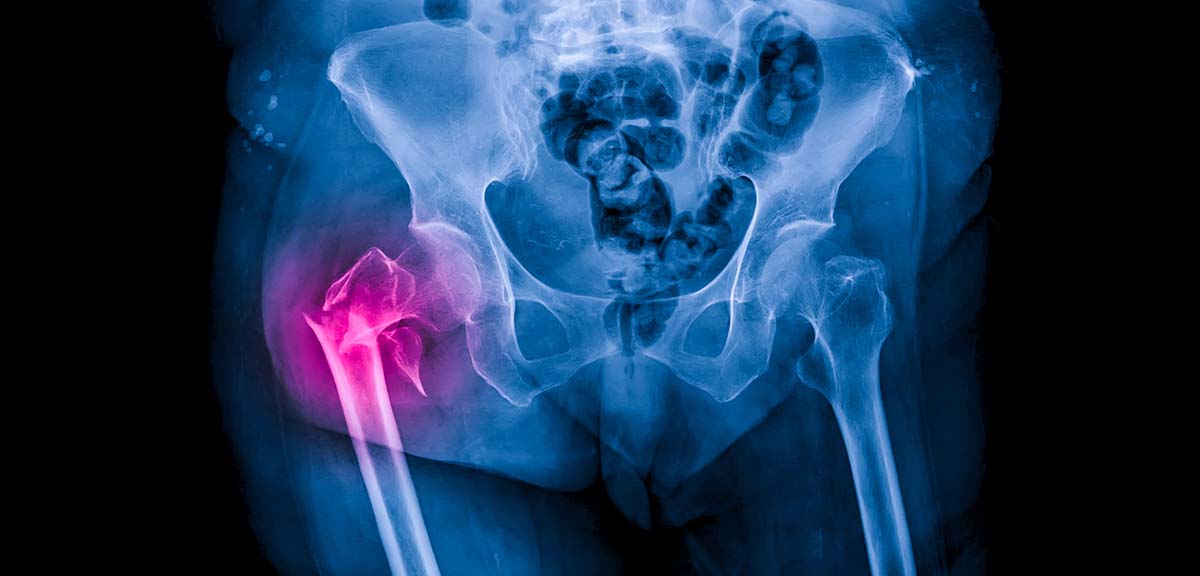 Röntgenaufnahme einer Person mit Osteoporose
Röntgenaufnahme einer Person mit Osteoporose
Die Computertomographie (CT) verwendet Röntgenstrahlen und ermöglicht eine genaue Messung der Knochendichte. Sie kann auch zur Identifizierung von Frakturen und anderen strukturellen Anomalien verwendet werden. Ein Nachteil der CT ist jedoch die Strahlenbelastung, die insbesondere bei wiederholten Untersuchungen zu berücksichtigen ist.
Info-Fenster I Computertomographie (CT)
Die Computertomographie (CT) ist ein bildgebendes Verfahren, das eine detaillierte Darstellung der Knochenstruktur und -dichte ermöglicht. Die CT wird zur Diagnose von Osteoporose eingesetzt, um die Knochendichte und die Knochenstruktur in verschiedenen Bereichen des Körpers zu messen, insbesondere an den Wirbeln und Hüften.
Der Prozess der CT-Bildgebung beginnt damit, dass die Patientin oder der Patient auf einem beweglichen Tisch positioniert wird, der sich durch einen ringförmigen Scanner bewegt. Der Scanner erzeugt dünne Schichten von Röntgenstrahlen, die den Körper durchdringen. Ein Detektor auf der gegenüberliegenden Seite des Scanners misst die Intensität der Strahlen, die durch den Körper hindurchgehen, und wandelt sie in elektrische Signale um, die von einem Computer verarbeitet werden.
Die Daten, die von dem Computer erzeugt werden, werden dann in ein dreidimensionales Bild umgewandelt, das die Knochenstruktur und -dichte darstellt. Diese Bilder ermöglichen es der Ärztin oder dem Arzt, die Knochenstruktur genau zu analysieren und Veränderungen wie Frakturen, Deformitäten und Abnutzung zu identifizieren.
Ein Beispiel für die Verwendung der CT-Bildgebung bei der Diagnose von Osteoporose ist die quantitative Computertomographie (QCT), die eine genauere Messung der Knochendichte ermöglicht. Bei der QCT wird die Dichte des Knochens durch die Messung der Hounsfield-Einheiten bestimmt, die eine Einheit für die Absorption von Röntgenstrahlen darstellt. Eine höhere Anzahl von Hounsfield-Einheiten zeigt eine höhere Knochendichte an, während eine niedrigere Anzahl auf eine geringere Knochendichte hinweist.
Obwohl die CT-Bildgebung eine detaillierte Darstellung der Knochenstruktur und -dichte liefert, ist sie aufgrund der hohen Strahlenbelastung nicht die bevorzugte Methode zur Diagnose von Osteoporose. Die CT wird in der Regel nur dann eingesetzt, wenn andere Methoden wie die DXA-Messung nicht ausreichend sind oder wenn eine genauere Darstellung der Knochenstruktur erforderlich ist.
Die Magnetresonanztomographie (MRT) nutzt magnetische Felder und Radiowellen, um detaillierte Bilder des Körpers zu erstellen. Sie ist besonders nützlich bei der Diagnose von Knochen- und Weichteilverletzungen sowie bei der Identifizierung von Frakturen und Entzündungen. Ein Vorteil der MRT ist, dass sie im Gegensatz zur CT keine Strahlenbelastung verursacht.
Info-Fenster I Magnetresonanztomographie (MRT)
Die Magnetresonanztomographie (MRT) ist ein bildgebendes Verfahren, das zur Diagnose von Osteoporose eingesetzt wird, um die Knochenstruktur, die Knochenmasse und das Knochenmark im Körper zu visualisieren.
Der Prozess der MRT-Bildgebung beginnt damit, dass die Patientin oder der Patient auf einer Liege positioniert wird, die sich in einem Tunnel befindet, in dem starke Magnetfelder erzeugt werden. Die Patientin bzw. der Patient muss still liegen, während der Scanner eine Folge von Bildern des Körperinneren aufnimmt. Die Bilder werden durch die Reaktion von Wasserstoffatomen im Körper auf die Magnetfelder erzeugt.
Die MRT kann sowohl Knochen als auch Weichteile des Körpers untersuchen und bietet eine hohe räumliche Auflösung, die es der Ärztin oder dem Arzt ermöglicht, Details der Knochenstruktur genau zu analysieren. Ein Beispiel für die Verwendung der MRT bei der Diagnose von Osteoporose ist die MR-Spektroskopie, bei der die Knochenmineralisation und das Knochenmark im Körper gemessen werden.
Im Gegensatz zur CT-Bildgebung ist die MRT ein nichtinvasives Verfahren, das keine Strahlung verwendet. Es kann jedoch unangenehm sein, da die Person während der Untersuchung in einem engen Raum liegen muss und das laute Klopfen der Scannergeräusche hören kann.
Die MRT wird normalerweise nur eingesetzt, wenn andere Methoden wie die DXA-Messung oder die CT-Bildgebung nicht ausreichen oder wenn eine genaue Darstellung der Knochenstruktur und des Knochenmarks erforderlich ist.
 Durchführung einer MRT-Bildgebung
Durchführung einer MRT-Bildgebung
Laboruntersuchungen
Laboruntersuchungen können bei der Diagnose von Osteoporose eine wichtige Rolle spielen. Insbesondere können sie helfen, die Ursache sowie Risikofaktoren der Erkrankung zu identifizieren und auszuschließen, ob andere Erkrankungen vorliegen, die zur Osteoporose beitragen können (=sekundäre Ursachen). Außerdem könnten mögliche Kontraindikationen für eine medikamentöse Therapie ausgeschlossen werden.
Eine der wichtigsten Laboruntersuchungen bei Osteoporose ist die Bestimmung des Blutspiegels von Vitamin D und Kalzium. Ein niedriger Vitamin-D-Spiegel kann dazu führen, dass der Körper nicht genügend Kalzium aufnimmt, was wiederum zu Knochenverlust führen kann. Ein niedriger Kalziumspiegel kann ebenfalls dazu führen, dass der Körper Kalzium aus den Knochen abbaut, um den Bedarf anderer Körpergewebe zu decken.
Eine weitere wichtige Laboruntersuchung ist die Messung der Knochenstoffwechselmarker im Blut, wie z.B. Osteokalzin und Kollagen-Typ-I-Fragmente. Diese Marker können Hinweise darauf geben, wie schnell Knochen abgebaut und aufgebaut werden. Ein erhöhter Knochenabbau weist auf eine beschleunigte Osteoporose hin.
In einigen Fällen können auch andere Laboruntersuchungen wie Schilddrüsenhormon- und Hormonspiegel, Nierenfunktionstests, Leberfunktionstests und Elektrolytwerte durchgeführt werden, um mögliche Ursachen der Osteoporose zu identifizieren.
 Vitamin-D-Test mit Blutprobe in Teströhrchen in der Hand eines Arztes im medizinischen Labor
Vitamin-D-Test mit Blutprobe in Teströhrchen in der Hand eines Arztes im medizinischen Labor
FAZIT
Osteoporose ist eine chronische Erkrankung des Skelettes, die oft erst spät diagnostiziert wird. Die gängigen Methoden zur Diagnose von Osteoporose, wie die DXA-Messung oder die Röntgenaufnahme, haben zwar eine hohe Genauigkeit, aber sie können nicht immer frühzeitig eine Erkrankung erkennen. Aus diesem Grund suchen Forscher:innen ständig nach neuen und besseren Methoden zur Diagnose von Osteoporose.
Eine vielversprechende neue Methode zur Diagnose von Osteoporose ist die Verwendung von Biomarkern. Biomarker sind spezifische Moleküle, die im Körper produziert werden und auf eine bestimmte Erkrankung hinweisen können. Ein Beispiel für einen Biomarker bei Osteoporose ist das Peptid Beta-CrossLaps, das aus dem Knochen abgebaut wird und im Blut nachgewiesen werden kann.
Eine weitere potenzielle Diagnosemethode ist die Verwendung von künstlicher Intelligenz (KI) und maschinellem Lernen. KI kann große Mengen an Patient:innen-Daten analysieren und Muster erkennen, die auf eine Osteoporose hindeuten. Dies könnte dazu beitragen, die Diagnose von Osteoporose schneller und genauer zu gestalten.
In Österreich gibt es mehrere Organisationen und Institutionen, die sich mit der Erforschung von Osteoporose beschäftigen. So ist beispielweise die Österreichische Gesellschaft für Knochen- und Mineralstoffwechsel (ÖGKM) eine Vereinigung von Fachärzt:innen, die sich mit der Prävention, Diagnose und Behandlung von Erkrankungen des Knochenstoffwechsels beschäftigen. Die Organisation bietet Informationen und Ressourcen für Patient:innen und Fachleute, um das Bewusstsein für Osteoporose zu erhöhen und die Versorgung zu verbessern.
Österreichische Gesellschaft für Knochen- und Mineralstoffwechsel
ÖGKM – Österreichische Gesellschaft für Knochen- und Mineralstoffwechsel (oegkm.at)
Hinweis
Die in diesem Artikel bereitgestellten Informationen dienen ausschließlich der allgemeinen Information und stellen keine medizinische Beratung dar. Obwohl wir uns bemühen, genaue und aktuelle Informationen zur Verfügung zu stellen, übernehmen wir keine Haftung für jegliche Fehler oder Auslassungen in diesem Artikel oder für Handlungen, die aufgrund dieser Informationen getroffen werden. Wir empfehlen, sich immer von einem qualifizierten Arzt oder Pflegepersonal beraten zu lassen und jegliche Entscheidungen bezüglich der Gesundheit oder Pflegebedürfnisse einer Person nur auf Grundlage einer individuellen Beratung und Diagnose zu treffen.